论文标题:Neurological Sequelae of Long COVID: Mechanisms, Clinical Impact and Emerging Therapeutic Insights
论文链接:https://www.mdpi.com/2673-8112/5/12/207
期刊名:COVID
期刊链接:https://www.mdpi.com/journal/covid
一场全球大流行病后,数百万康复者发现,最初病毒感染的影响远未结束,大脑成了最持久的“战场”。
早晨的阳光透过窗户洒在书桌上,他盯着电脑屏幕上的文字,却始终无法集中注意力。自从去年从新冠病毒中康复以来,这种“脑雾”状态几乎成了他的日常——这位患者只是全球数百万受长新冠(long COVID)神经后遗症影响者的缩影。
2025年12月发表在COVID期刊的一篇系统性综述,来自马来西亚管理与科学大学生命与健康科学学院的研究团队全面梳理了长新冠神经后遗症的机制、临床影响和新兴治疗见解,为这一日益严重的公共卫生挑战提供了科学框架。
长新冠神经后遗症的现状:普遍性与严重性
新冠疫情已进入第六年,一个不容忽视的公共卫生挑战逐渐凸显:越来越多的患者在急性感染康复后,仍然遭受持续数月至数年的神经系统症状困扰,这种情况被统称为“长新冠”或“新冠病毒感染的急性后遗症”。
神经系统症状是长新冠最常见且最致残的表现之一。最新研究表明,大约三分之一的2019冠状病毒病幸存者会出现神经或精神症状。
这些症状持续时间远超预期。纵向研究显示,超过60%的长新冠患者感染后2-3年仍存在持续的神经系统症状,影响认知功能和生活质量。
脑雾(思维不清晰、注意力不集中)在长新冠患者中的发生率高达60%,疲劳则影响74%的患者。
神经症状的类型多样:认知障碍、慢性头痛、抑郁、神经病理性疼痛和感觉异常是最常见的表现。这些症状往往交织在一起,严重影响患者的日常功能和整体幸福感。
机制探索:冠状病毒如何影响神经系统?
这篇综述系统性地分析了冠状病毒导致神经后遗症的潜在机制,主要可归纳为三条相互关联的途径:
1. 直接神经侵袭假说
理论上,冠状病毒可能通过病毒表达的ACE2受体和TMPRSS2蛋白酶侵入神经系统。病毒可通过血源性传播、逆向轴突运输或血脑屏障破坏等途径进入中枢神经系统。但综述指出,直接神经侵袭的证据存在争议。尸检研究虽在部分重症患者脑组织中发现病毒RNA,但关于其临床意义仍存疑问。病毒在大脑中的存在不一定意味着活跃复制或与症状有因果关系。
2. 免疫介导的损伤机制
免疫系统在抗病毒反应中的“误伤”可能是神经后遗症的主要原因。冠状病毒感染可触发全身性炎症反应,导致细胞因子释放和免疫细胞活化。这些炎症介质可能破坏血脑屏障,使免疫细胞和炎症因子进入中枢神经系统,引发慢性神经炎症。此外,分子模拟(病毒蛋白与自身蛋白结构相似)可能触发自身免疫反应,攻击神经系统。
3. 血管损伤与凝血异常
严重的新冠病毒患者常出现血栓形成并发症,这可能影响大脑微循环。微出血和微小血栓可能干扰神经细胞的氧供和营养,导致神经元功能障碍。血管内皮损伤和凝血系统异常可能是神经后遗症的重要驱动力。
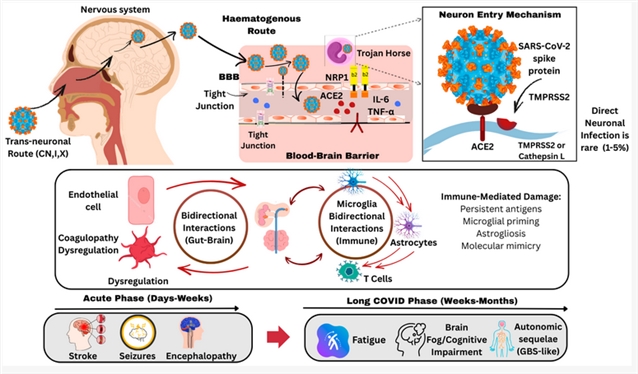
临床神经表现:从轻微脑雾到严重神经退行性疾病
长新冠的神经症状谱极为广泛,影响中枢和周围神经系统:
1. 中枢神经系统症状
最常见的是认知障碍,常被患者描述为“脑雾”,包括注意力不集中、记忆力下降和信息处理速度减慢。此外,头痛(特别是偏头痛样头痛)、疲劳和睡眠障碍也十分普遍。 神经精神症状同样突出:研究显示,2019冠状病毒幸存者在康复后第一年内,30%出现抑郁、焦虑、失眠或创伤后应激障碍。一项针对236,379名2019冠状病毒患者的研究发现,17.4%在感染后六个月内出现焦虑障碍。
2. 周围神经系统症状
嗅觉和味觉障碍是最早被认识的长新冠神经症状,影响相当比例的患者。其他表现包括神经病理性疼痛、感觉异常(如麻木、刺痛)和肌肉无力。自主神经功能障碍是长新冠的一个重要特征,特别是姿势性心动过速综合征(POTS),影响2-14%的康复者。POTS表现为站立时心率异常增加,伴随疲劳、头晕和认知障碍。
3. 严重神经并发症
少数患者可能出现更严重的神经并发症,包括脑血管事件(缺血性和出血性卒中)、癫痫发作和格林-巴利综合征(一种自身免疫性周围神经病)。令人担忧的是,最近的研究还发现了2019冠状病毒与神经退行性疾病(如阿尔茨海默病和帕金森病)之间的潜在联系,提示病毒感染可能加速神经退行性过程。
流行病学特征:谁是高风险人群?
研究发现了多个与长新冠神经后遗症相关的风险因素:
1. 感染特征:急性期症状数量多(特别是超过五个症状)或需要住院治疗的患者,出现长期神经后遗症的风险更高。
2. 人口学因素:尽管男性更容易出现严重急性感染,但女性Long COVID神经症状的患病率(23.6%)高于男性(20.7%)。最常受影响的年龄组是35-49岁(26.8%),其次是50-69岁(26.1%)。
3. 共病情况:高血压、肥胖、已诊断的精神疾病和免疫抑制状态与康复较慢相关。值得注意的是,哮喘与长新冠风险显著相关。
4. 病毒变异株影响:不同新型冠状病毒变异株引起的神经症状可能不同。奥密克戎变异株导致的嗅觉丧失和长新冠症状频率低于早期变异株(如D614G、阿尔法和德尔塔)。
诊断挑战与新兴生物标志物
诊断长新冠神经后遗症面临多重挑战,包括延迟诊断、感染确认困难和缺乏标准化诊断标准。不过,研究正逐步发现一些有潜力的生物标志物,主要分为三类:
1. 炎症与免疫标志物:如白介素-6(IL-6) 和C反应蛋白(CRP),反映系统炎症状态。
2. 神经结构蛋白:神经丝轻链(NFL) 和胶质纤维酸性蛋白(GFAP) 分别反映神经元轴突和星形胶质细胞损伤,长新冠患者中常升高,与头痛和神经病理性疼痛严重程度相关。
3. 血管与凝血标志物:反映血管内皮损伤和凝血异常。神经影像学技术也显示出诊断潜力。正电子发射断层扫描(PET) 发现长新冠患者特定脑区葡萄糖代谢降低;功能性磁共振成像(fMRI) 可检测大脑活动模式改变;脑电图(EEG) 常显示异常电活动,特别是在额叶区域。
治疗策略:从药物干预到综合康复
目前尚无针对长新冠的特效药,治疗主要基于症状管理和潜在机制干预:
1. 急性期抗病毒治疗
在急性期使用抗病毒药物(如奈玛特韦/利托那韦和莫努匹拉韦)可能降低长新冠风险。相反,急性期使用皮质类固醇并未显示出对长新冠的保护作用,甚至可能与风险轻度增加相关。
2. 症状管理药物
针对特定症状的药物被广泛使用:抗抑郁药用于情绪障碍,认知增强剂用于认知障碍,止痛药用于头痛和神经痛。
3. 补充和替代医学
维生素、草药疗法和膳食补充剂的使用在长新冠患者中日益普遍。一项初步研究显示,含有多种生物活性化合物的补充剂可能改善认知功能和心理状态,但需要更大规模的随机对照试验验证。
4. 综合康复治疗
多学科康复计划是长新冠管理的关键,包括神经康复、认知训练、心理治疗和物理治疗。特别是针对自主神经功能障碍的康复策略,如分级运动疗法和姿势训练。
研究展望与临床启示
长新冠神经后遗症的研究仍处于起步阶段,许多关键问题尚未解决。未来研究需要:
1. 阐明机制优先级:明确直接神经侵袭与免疫介导损伤的相对贡献,以及慢性神经炎症的确切机制。
2. 标准化诊断工具:开发并验证可靠的生物标志物组合和神经影像学标准,用于诊断和监测长新冠神经后遗症。
3. 优化治疗策略:通过精心设计的临床试验,评估现有和新兴治疗策略的疗效,包括针对特定机制的靶向治疗。
4. 长期随访研究:建立大型队列,进行长期随访,评估长新冠神经后遗症的自然病程和潜在神经退行性后果。
这篇综述强调,应对长新冠神经后遗症的挑战需要协调的多学科努力,结合机制研究、临床创新和以患者为中心的医疗服务。
神经学家、精神科医生、康复专家和初级保健医生需要密切合作,为这一日益增长的患者群体提供全面、综合的护理。
特别声明:本文转载仅仅是出于传播信息的需要,并不意味着代表本网站观点或证实其内容的真实性;如其他媒体、网站或个人从本网站转载使用,须保留本网站注明的“来源”,并自负版权等法律责任;作者如果不希望被转载或者联系转载稿费等事宜,请与我们接洽。