南方医科大学南方医院儿童中心副主任医师沈薇团队,联合南方医科大学珠江医院教授何彦/周宏伟团队及深圳市儿童医院教授黄为民团队,在早产儿健康研究领域取得重大突破,成功揭示了肠道菌群发育对早产儿晚发型败血症(LOS)的影响机制。2月27日,相关成果在线发表于《细胞-宿主与微生物》(Cell Host & Microbe)。
“我们综合运用临床队列、宏基因组测序、动物模型和单细胞测序等手段,深入探究了肠道菌群发育对早产儿晚发型败血症的影响机制,阐明了肠道微生物群落失调如何影响LOS的风险。”论文共同第一作者兼通讯作者沈薇介绍道。该研究聚焦早产儿抗生素暴露所带来的临床危害,发现早期肠道菌群发育滞后会显著增加LOS发病风险,并明确了相关免疫调节途径。
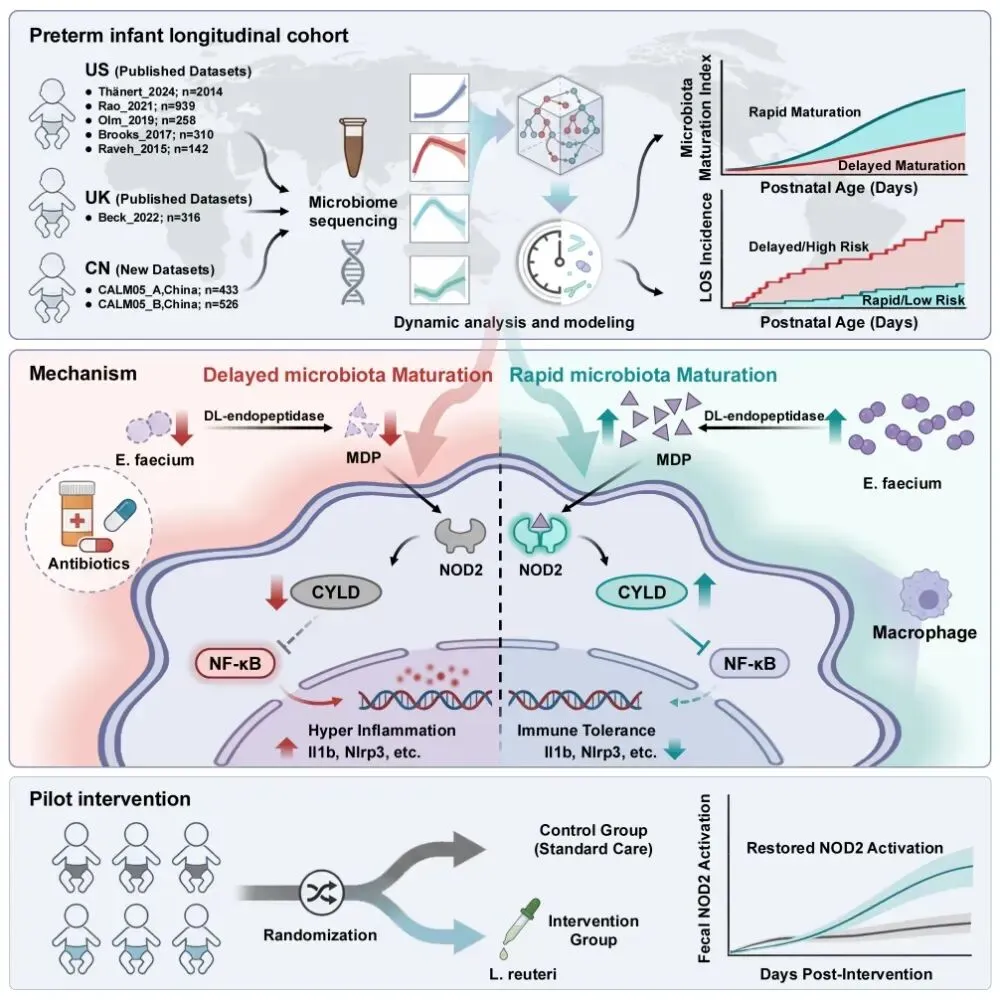 抗生素暴露延迟早产儿肠道菌群成熟并导致DL-内肽酶缺陷,削弱MDP-NOD2-CYLD介导的免疫耐受,增加晚发型败血症风险,益生菌干预具有潜在保护作用。研究团队供图
抗生素暴露延迟早产儿肠道菌群成熟并导致DL-内肽酶缺陷,削弱MDP-NOD2-CYLD介导的免疫耐受,增加晚发型败血症风险,益生菌干预具有潜在保护作用。研究团队供图
全球每年约有1500万名早产儿诞生。由于免疫功能低下、器官发育不成熟,早产儿极易发生感染,普遍需接受抗生素治疗。然而,流行病学研究显示,抗生素暴露反而会增加LOS发病风险,其背后的分子机制一直未明。菌群紊乱虽被视为潜在诱因,但此前缺乏定量评估及关键分子环节的阐释。
针对这一难题,研究团队深度分析了来自中、美、英三国8个临床队列的4938份纵向粪便样本。考虑到早产儿菌群存在地域差异且高度动态变化,团队利用机器学习技术构建了量化早产儿肠道发育速率的“菌群年龄”模型。研究证实,菌群发育迟缓是LOS发生的独立风险因素,其预测稳健性优于任何单一细菌特征。中介效应分析进一步表明,在抗生素暴露诱发的败血症风险中,约36%是通过诱导菌群发育迟缓介导的,这为“抗生素增加败血症易感性”这一看似矛盾的现象,从肠道菌群发育维度提供了科学解释。
在探究菌群发育迟缓的生物学功能时,研究团队通过宏基因组学分析及动物实验论证,鉴定出关键功能酶——DL-内肽酶。MDP作为宿主模式识别受体NOD2的天然配体,可直接调节肠道免疫信号激活水平。在菌群发育正常较快的早产儿中,DL-内肽酶持续释放MDP信号,激活NOD2受体,特异性上调巨噬细胞中的负性免疫调节因子CYLD,进而抑制NF-κB通路过度激活,限制内毒素诱导的炎症反应,促进宿主免疫耐受形成。而在抗生素暴露导致菌群发育迟缓的患儿中,这一免疫训练过程缺失,使得患儿面对病原体挑战时,更易出现失控的过度炎症反应。
基于上述机制,研究团队开展了随机对照试点试验(RCT),共纳入15例早产儿(5例干预组、10例对照组)。干预组通过口服补充具有高DL-内肽酶活性的罗伊氏乳杆菌(L. reuteri DSM 17938),成功提升了患儿粪便中的NOD2激活水平。该干预措施在分子层面部分修复了抗生素诱导的免疫信号缺失,且在14天干预期内展现出良好的临床安全性,未观察到感染或坏死性小肠结肠炎等不良事件。
该研究不仅揭示了生命早期菌群发育的演替规律及其临床意义,更为新生儿重症监护病房(NICU)开展精准菌群监测,以及基于免疫耐受诱导的防治策略提供了坚实的理论支撑。
相关论文信息:https://doi.org/10.1016/j.chom.2026.02.004
版权声明:凡本网注明“来源:中国科学报、科学网、科学新闻杂志”的所有作品,网站转载,请在正文上方注明来源和作者,且不得对内容作实质性改动;微信公众号、头条号等新媒体平台,转载请联系授权。邮箱:shouquan@stimes.cn。