|
|
|
|
|
药物相关结果与健康公平:药学服务的循证依据| MDPI Pharmacy |
|
|
论文标题:Medication-Related Outcomes and Health Equity: Evidence for Pharmaceutical Care
论文链接:https://www.mdpi.com/2226-4787/11/2/60
期刊名:Pharmacy
期刊主页:https://www.mdpi.com/journal/pharmacy
研究背景
健康公平是全球优先事项。而边缘化人群在药学服务的可及性方面处于不利地位,其药物相关结果也较一般人群更差。此类不平等的成因和影响因素是多方面的,其中以患者和个体相关因素报道最为频繁。目前关于个人用药体系其他方面的风险因素证据(如技术、任务、工具、内部与外部环境)有限。通过药学服务的研究与实践,存在多种提升药物相关结果公平性的机会。来自都柏林圣三一学院药学院的Tamasine Grimes博士等人在《Pharmacy》期刊发表了一篇综述,探讨了健康不平等与药物使用的关键证据,梳理了其成因与影响因素,并提出了推动药学服务议程、以实现健康公平的潜在路径。此类不平等的成因和影响因素是多方面的,其中以患者和个体相关因素报道最为频繁。
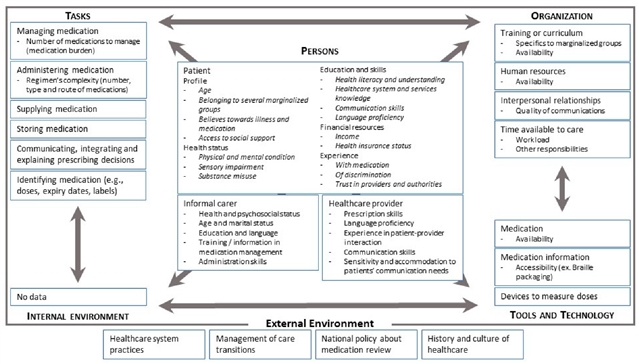
基于SEIPS 2.0的药物相关结果不平等原因或影响因素概览(基于本文综述引用的文献)
综述分析
研究显示,与一般人群相比,边缘化群体在药物使用过程中更易遭遇不平等,表现为更高的死亡率、疾病负担、生活质量下降及患者安全问题。这些差异可出现在处方、发药、用药等各环节。受影响的群体包括少数族裔、被收容或监禁者、无家可归者、性少数群体、感官或认知障碍者、精神疾病或虚弱人群、流离失所者、低收入环境中的女性及宗教少数群体。此外,家庭照护者也因药物管理负担和用药差错而被视为边缘化群体。多重风险因素叠加时,药物相关结果更为不利。而边缘化群体药物相关结果的不平等源于多层次因素。系统性框架将其归纳为患者、任务与技术、医护人员、团队、工作环境、组织及制度七个层面,其中患者相关因素最为突出,包括健康信念、健康素养、语言障碍、信任度、社会支持及经济状况等。特定人群面临独特挑战,如听障者遭遇沟通不便,视障者在识别与用药上受限,非正式照护者因负担过重和缺乏培训易致差错;监禁者与无家可归者则受疾病负担、药物复杂性与医疗不信任影响;性少数群体则因药学教育缺失而缺乏针对性支持。
学者尝试借助SEIPS 2.0模型结构化解释边缘化群体药物相关结果中的不平等。该模型强调工作系统由个体、任务、工具与技术、组织、内部与外部环境构成,并通过工作过程影响结果。现有文献多集中于患者、照护者及医护人员因素,尤其是可变因素如教育水平、语言与沟通能力、文化认知、过往经验及社会支持;而健康状况与资源等不可变因素则凸显系统其他要素需适应调整。相较之下,关于环境、工具及任务特征的证据有限,显示研究不足。
健康公平(包括药学服务公平)是一项基本人权,需通过研究与实践加以实现。现有证据表明,大多数研究来自高收入国家,而中低收入国家的相关研究严重不足,这凸显了在这些地区加强药物安全与患者安全研究的必要性。提升药物相关结果公平性的机会包括:加强跨文化知识、语言与沟通能力及文化适应性照护;为感官障碍者提供定制化服务与工具;关注照护者的教育与支持;拓展对性少数群体、监禁者与无家可归者相关的研究。整体而言,促进公平需坚持三大要素:包容与参与、以人为本、系统性方法,以确保药学服务真正回应边缘化群体的需求。
综述结论
边缘化群体的健康不平等已得到广泛认可,过去十年已有大量研究证据报道了不同国家中少数族裔与一般人群在药物相关结果方面的差异。然而,文献中关于其他边缘化群体与一般人群之间药物相关结果的比较相对有限。现有研究也鲜少涉及患者用药体系中可能导致这些不平等的要素,或在实现真正健康公平过程中应优先考虑的干预措施。通常仅关注患者、照护者及卫生专业人员的特征。未来研究亟需深入探讨患者用药体系要素在健康不平等中的作用,以明确相关且个体化的药学服务干预。值得注意的是,本综述所涉及的大部分证据来源于高收入国家,因此有必要进一步研究中低收入国家边缘化人群的用药体验与结果。尽管已有证据表明服务供给存在差异,但关于这些用药挑战在临床及人文层面的影响,以及针对其结果与干预效果的研究仍十分不足。
特别声明:本文转载仅仅是出于传播信息的需要,并不意味着代表本网站观点或证实其内容的真实性;如其他媒体、网站或个人从本网站转载使用,须保留本网站注明的“来源”,并自负版权等法律责任;作者如果不希望被转载或者联系转载稿费等事宜,请与我们接洽。