在国家自然科学基金等项目资助下,中山大学中山眼科中心教授梁丹团队与中山大学生命科学院教授邝栋明团队,成功揭示了自身免疫性葡萄膜炎的发病新机制。相关成果近日发表于《细胞研究》(Cell Research)。
自身免疫性疾病的本质病理机制在于机体免疫系统出现功能异常,错误地对自身组织发起攻击,进而引发炎症反应和组织损伤。以自身免疫性葡萄膜炎这一高度致盲的眼内炎症性疾病为例,其病理发展进程与一类特殊的T细胞亚群——致病性辅助T细胞17(pTh17)的异常活化紧密相关。在疾病状态下,pTh17会持续保持高度的致炎活性,不断推动病情恶化。
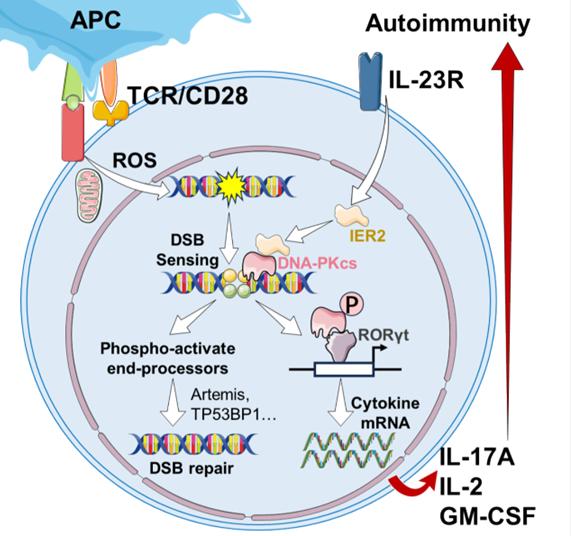 相关研究机制图。研究团队供图
相关研究机制图。研究团队供图
过往的研究已经证实,当T细胞被抗原激活并进入效应状态时,其代谢水平会大幅升高,同时会产生大量的活性氧。这些活性分子在协助机体发挥免疫功能的同时,也可能对T细胞自身的遗传物质造成损害,特别是在端粒等较为脆弱的区域,容易诱发DNA双链断裂。为了维持基因组的完整性,细胞会迅速启动以非同源末端连接为主的DNA修复系统(NHEJ系统)进行紧急修复。通常情况下,这一修复机制被视为细胞维持内在稳态的重要保障系统。
然而,在此次研究中,研究团队有了重大发现:在pTh17亚群中,原本用于维持基因组稳定性的NHEJ系统发生了功能转变,被异常地整合到了细胞的致病性调控网络之中,直接参与到自身免疫反应的推进过程。从分子机制层面深入剖析,当DNA损伤感应蛋白KU70/80识别到DNA双链断裂后,会激活DNA依赖的蛋白激酶催化亚基(DNA-PKcs)的自磷酸化过程。值得注意的是,这一磷酸化事件不仅仅局限于启动DNA损伤断端的修复工作,它还会增强Th17细胞关键转录因子RORγt的稳定性,促进RORγt与效应基因启动子相结合,进而强化炎症反应程序。
研究团队还通过多组学分析技术,进一步鉴定出pTh17的一个新的调控因子——IER2。在IL-23等炎症信号的刺激下,IER2能够增强DNA-PKcs的激酶活性,从而维持pTh17的致炎效能,持续推动疾病的发展进程。实验结果表明,靶向阻断NHEJ系统,可以有效缓解葡萄膜炎小鼠的炎症进展情况。
论文通讯作者梁丹表示,靶向阻断NHEJ系统的免疫调控模式,为治疗葡萄膜炎等自身免疫性疾病提供了全新的思路和策略,有望成为未来临床治疗的重要方向。
相关论文信息:https://doi.org/10.1038/s41422-025-01204-6
版权声明:凡本网注明“来源:中国科学报、科学网、科学新闻杂志”的所有作品,网站转载,请在正文上方注明来源和作者,且不得对内容作实质性改动;微信公众号、头条号等新媒体平台,转载请联系授权。邮箱:shouquan@stimes.cn。